Stevensov-Johnsonov syndróm je často dôsledkom určitých typov liekov, niekedy môže byť spôsobený infekciami alebo inými faktormi.
Peeling pokožky je jedným z charakteristických symptómov príslušného syndrómu; Pacienti, ktorí podstupujú jeho vývoj, sú spravidla hospitalizovaní a podstupujú potrebnú podpornú starostlivosť a liečbu. Ak je syndróm spôsobený liekmi, ich príjem by sa mal okamžite zastaviť.
V prípade včasnej diagnostiky je prognóza spravidla dobrá.
a slizníc (nekrolýza), ktorých dôsledky môžu byť mimoriadne vážne.
Ročný výskyt Stevensovho-Johnsonovho syndrómu je približne 1-5 / 1 000 000, preto je to našťastie veľmi zriedkavá reakcia.
Niekoľko zdrojov považuje Stevens-Johnsonov syndróm za obmedzený variant toxickej epidermálnej nekrolýzy (alebo Lyellov syndróm, konkrétny typ polymorfného erytému), ktorý sa vyznačuje podobnou, ale rozsiahlejšou a závažnejšou symptomatológiou ako Stevensov-Johnsonov syndróm.
Stevensov-Johnsonov syndróm a toxická epidermálna nekrolýza: aké sú rozdiely?
Obrázky symptómov Stevensovho-Johnsonovho syndrómu a toxickej epidermálnej nekrolýzy sú si navzájom veľmi podobné. Oba sú charakterizované deštrukciou a následnou deskvamáciou kože, ktorá však v prípade predmetu syndrómu postihuje obmedzené oblasti tela (menej ako 10% celého povrchu tela); pri toxickej epidermálnej nekrolýze postihuje väčšie oblasti pokožky (viac ako 30% povrchu tela).
Zapojenie 15% až 30% povrchu kože sa na druhej strane považuje za prekrývanie Stevensovho-Johnsonovho syndrómu s toxickou epidermálnou nekrolýzou.
(ako napríklad kotrimoxazol a sulfasalazín);Ďalšie príčiny
Ďalšie možné príčiny zodpovedné za nástup Stevensovho-Johnsonovho syndrómu sú:
- Infekcie vírusového alebo bakteriálneho pôvodu (najmä Mykoplazma pneumoniae);
- Podávanie niektorých typov vakcín;
- Choroba štepu proti hostiteľovi (GVHD).
Aké osoby sú ohrozené rozvojom Stevensovho-Johnsonovho syndrómu?
Riziko vzniku Stevensovho-Johnsonovho syndrómu je vyššie:
- U HIV pozitívnych a AIDS pacientov;
- U pacientov s oslabeným imunitným systémom (napríklad kvôli liekom);
- U pacientov s infekciami spôsobenými Pneumocystis jirovecii;
- U pacientov so systémovým lupus erythematosus;
- U pacientov trpiacich chronickými reumatickými ochoreniami;
- U pacientov s predchádzajúcou anamnézou Stevensovho-Johnsonovho syndrómu.
Nakoniec bola tiež spresnená hypotéza existencie určitej genetickej predispozície k rozvoju Stevensovho-Johnsonovho syndrómu.
;
V tomto štádiu môže mnoho pacientov pocítiť aj nevysvetliteľný pocit pálenia a / alebo bolesť na koži.
V prípade, že je Stevensov-Johnsonov syndróm spôsobený liekom, vyššie uvedené prodromálne symptómy sa objavia do 1 až 3 týždňov po začiatku terapie. Nižšie popísané kožné a slizničné symptómy sa však prejavia po 4 až 6 týždňoch od začiatku liečby.
Príznaky postihujúce kožu a sliznice
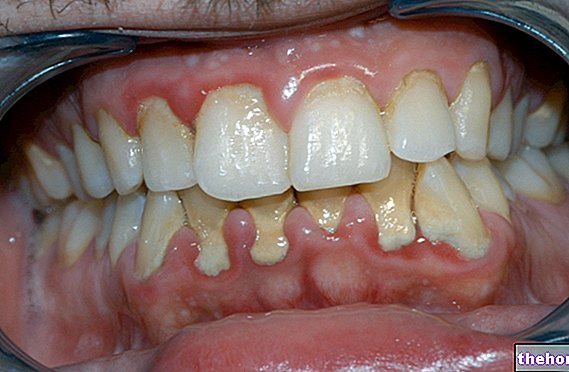
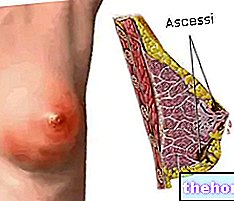
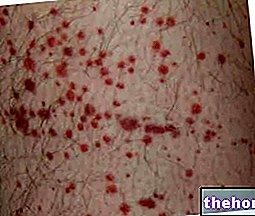
Po nástupe vyššie uvedených prodromálnych symptómov vznikajú symptómy postihujúce kožu a sliznice. Začínajú „plochou a červenou vyrážkou, ktorá sa spravidla začína na tvári, krku a trupu a potom sa rozšíri do zvyšku tela. V konkrétnom prípade Stevensovho-Johnsonovho syndrómu táto vyrážka postihuje menej ako 10% povrchu. telesné.
Po výskyte vyrážky nasleduje tvorba pľuzgierov, ktoré majú tendenciu odlupovať sa v priebehu 1-3 dní. Blistre sa môžu objaviť aj na genitáliách, rukách, nohách; vyskytujú sa na slizniciach (napríklad v ústach, v hrdle, atď.) a môže dokonca zahŕňať aj vnútorné epitely, ako sú dýchacie cesty, močové cesty atď. Oči sú tiež spravidla postihnuté tvorbou pľuzgierov a krusty: sú opuchnuté, červené a bolestivé.
Okrem výrazného olupovania pokožky sa môžeme stretnúť aj s vypadávaním nechtov a vlasov.
Je zrejmé, že v takom stave pacient vníma značnú bolesť, ktorá je spojená s „rovnako viditeľným opuchom. Okrem toho, v závislosti od oblastí, kde sa tvoria pľuzgiere a kde dochádza k deskvamácii, sa u pacienta môžu objaviť dýchacie ťažkosti, problémy s močením, ťažkosti s udržaním otvorené oči, ťažkosti s prehĺtaním, rozprávaním, jedením a dokonca aj pitím.
Komplikácie Stevensovho-Johnsonovho syndrómu
Komplikácie Stevensovho-Johnsonovho syndrómu sa vyskytujú hlavne v dôsledku nekrózy a následného odlupovania kože a slizníc. Pri nedostatku bariérovej funkcie, ktorú bežne vykonáva koža, sa v skutočnosti môže vyskytnúť:
- Veľká strata elektrolytov a tekutín;
- Kontrakcia rôznych typov infekcií (bakteriálnych, vírusových, plesňových atď.), Ktoré môžu tiež viesť k sepse.
Ďalšia závažná komplikácia spočíva v „nástupe“ insuficiencie postihujúcej rôzne orgány (multiorgánová insuficiencia).
kože, čo má za následok histologické vyšetrenie, aj keď to nie je často vykonávaný postup.
Včasná diagnostika, keď je syndróm ešte len v plienkach a prejavuje sa prodromálnymi príznakmi, bohužiaľ nie je vždy možná. V skutočnosti, pretože tieto príznaky sú dosť nešpecifické, mohlo by dôjsť k „chybnému vyhodnoteniu“, s následným oneskorením pri identifikácii skutočnej príčiny pacientovej nevoľnosti.
S akými chorobami by sa nemal zamieňať Stevensov-Johnsonov syndróm?
Prejavy a symptómy vyvolané Stevensovým-Johnsonovým syndrómom môžu byť podobné prejavom a symptómom vyvolaným inými ochoreniami postihujúcimi kožu a sliznice, s ktorými by sa však nemalo zamieňať. Podrobnejšie, diferenciálna diagnostika musí byť umiestnená vo vzťahu k:
- Polymorfný erytém Dell, menší a väčší;
- Toxická epidermálna nekrolýza alebo Lyellov syndróm, ak chcete;
- Syndróm toxického šoku;
- Exfoliatívna dermatitída;
- Pemphigus.
Ak je syndróm spôsobený užívaním liekov, liečba liekmi by sa mala okamžite zastaviť.
Nanešťastie, aj keď existujú určité lieky, ktoré sa môžu pokúsiť zastaviť progresiu syndrómu, neexistuje žiadny skutočný liek na Stevensov-Johnsonov syndróm. V každom prípade pacienti hospitalizovaní kvôli danému syndrómu musia dostať adekvátnu podpornú liečbu.
Podporná terapia
Podporná starostlivosť je zásadná pre zaistenie prežitia pacienta. Môže sa líšiť v závislosti od podmienok uvedených.
- Stratené tekutiny a elektrolyty bude potrebné podávať parenterálne. To isté platí pre výživu, ak si ju pacient nemôže zabezpečiť nezávisle kvôli léziám hláseným na koži a slizniciach úst, hrdla atď.
- Pacienti s postihnutím očí budú musieť absolvovať odborné návštevy a podstúpiť cielené ošetrenia, aby sa predišlo poškodeniu spôsobenému syndrómom alebo ho aspoň obmedzilo.
- Kožné lézie typické pre Stevensov-Johnsonov syndróm je potrebné liečiť denne a liečiť rovnako ako popáleniny.
- V prítomnosti sekundárnych infekcií je potrebné pokračovať v ich liečbe a stanoviť vhodnú terapiu proti spúšťajúcemu patogénu (napríklad pomocou antibiotík - za predpokladu, že nie je známe, že vyvolávajú príslušný syndróm - antifungálne lieky, atď.).
Lieky na skrátenie trvania Stevensovho-Johnsonovho syndrómu
V snahe zastaviť Stevens-Johnsonov syndróm alebo v každom prípade skrátiť jeho trvanie je možné uchýliť sa k užívaniu drog, ako napríklad:
- Cyklosporín podávaný na inhibíciu účinku T buniek.
- Kortikosteroidy na systémové použitie s cieľom utlmiť pôsobenie imunitného systému, ale sú zároveň užitočné na potlačenie bolesti.
- IV imunoglobulíny (IgEV) vo vysokých dávkach; podané včas. Mali by zastaviť aktivitu protilátok a zablokovať činnosť ligandu receptora FAS.
Používanie týchto liekov je však medzi lekármi rozdielne.
Použitie kortikosteroidov v skutočnosti koreluje so zvýšením úmrtnosti a môže podporovať nástup infekcií alebo maskovať prípadnú sepsu; aj keď tieto lieky preukázali určitú účinnosť pri zlepšovaní očných lézií.
Podobne, aj keď podanie IgEV umožňuje získať dobré počiatočné výsledky, podľa klinických štúdií a retrospektívnych analýz sú konečné výsledky získané protichodne. V skutočnosti z týchto experimentov a analýz vyplynulo, že IgEV môže byť nielen neúčinný, ale potenciálne spojený so zvýšením úmrtnosti.
Ďalšie ošetrenia
V niektorých prípadoch je možné vykonať aj plazmaferézu, aby sa odstránili zvyšky reaktívnych metabolitov liečiv a protilátok, ktoré by mohli byť spúšťacou príčinou Stevensovho-Johnsonovho syndrómu.
V každom prípade lekár určí najvhodnejšiu liečbu pre každého pacienta na základe rovnakého stavu a na základe štádia, v ktorom sa Stevensov-Johnsonov syndróm nachádza, keď je diagnostikovaný.


-cos-cause-sintomi-e-cura.jpg)