1) Interné oddelenie, klinika Athena Villa dei Pini, Piedimonte Matese (CE);
2) Divízia vnútorného lekárstva, A.G.P. Piedimonte Matese (CE);
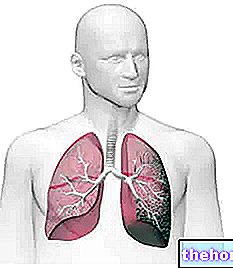
«Respiračná insuficiencia: príčiny vzniku
Liečba
V súčasnosti - napriek tomu, že má terapeutické zdroje (dlhodobá kyslíková terapia, domáca ventilácia) schopné, ak by sa zaviedli včas, kontrolovať a / alebo oddialiť vývoj chronickej respiračnej insuficiencie, na vnútroštátnom území neexistuje integrovaný intervenčný program zameraný na zabezpečenie riadneho manažmentu. rôznych úrovní závažnosti ochorenia.
Pomôcky, ktoré sa používajú na liečbu tohto vysoko invalidného chorobného stavu, sú:
- Patogenetická terapia vo vzťahu k rôznym patofyziologickým substrátom;
- Dlhodobá kyslíková terapia (OLT);
- Domáca mechanická ventilácia u chronicky kriticky chorých pacientov s klinickou stabilitou (VMD);
- Prevencia vzplanutia IRC;
- Liečba biohumorálnej nerovnováhy súvisiacej so stavom CRI;
- Liečba kardiovaskulárnych komplikácií podmienená stavom CRI a najmä pľúcnou hypertenziou.
Patogenetická terapia CRF (chronická respiračná insuficiencia) je reprezentovaná sériou farmakologických opatrení zameraných na zlepšenie charakteristických porúch pacienta s CRF, ako je dyspnoe, bronchospazmus, hypersekrécia a kašeľ. Túto formu terapie možno definovať ako patogenetický typ, pretože zasahuje do rôznych patofyziologických substrátov CRI, ako je napríklad ventilo-perfúzna nerovnováha spôsobená chronickou bronchiálnou obštrukciou (prostredníctvom bronchodilatancií, antibiotík atď.) Alebo poškodiť alveolárno-kapilárnu difúziu (napríklad protizápalovými).
Dlhodobá kyslíková terapia (OLT) znamená nepretržité podávanie kyslíka počas väčšiny denných hodín s cieľom zvýšiť alveolárny tlak O2 s cieľom dosiahnuť hodnoty saturácie oxyhemoglobínom blízke normálu (> 90%). ; účelom dlhodobej kyslíkovej terapie je preto zasiahnuť pri poškodení tkaniva hypoxiou a snažiť sa zabrániť patofyziologickým zmenám vyvolaným stavom chronického nedostatku kyslíka. Dlhodobú kyslíkovú terapiu spravidla programuje lekár, aby zaistil hodnoty. paO2 najmenej 65 mmHg alebo nasýtenie oxyhemoglobínom> 90%.
Domáca mechanická ventilácia (VMD) zvyšuje prežitie pacientov s neuromuskulárnymi alebo rebrovými chorobami, pričom jej použitie u pacientov s CHOCHP je účinné iba vo vybraných prípadoch.
Potreba vytvoriť program farmakologickej prevencie pre udalosti, ktoré spôsobujú exacerbáciu - ako sú infekcie alebo epizódy akútneho pľúcneho vaskulárneho postihnutia (napríklad z dôvodu pľúcneho tromboembolizmu) - je daná skutočnosťou, že predstavujú „dôležitú príčinu smrti pacienta“. s chronickou respiračnou insuficienciou a v každom prípade ovplyvňujú prirodzenú anamnézu ochorenia, pretože sú zodpovedné za rýchle zhoršenie respiračných funkcií, ktoré vyčerpávajú funkčnú rezervu pacienta.
Úprava kalorického príjmu a zloženia stravy môže pomôcť zlepšiť účinnosť dýchacích svalov. V tomto zmysle boli použité výživové podpory založené na prebytku lipidov na uhľohydrátoch a bielkovinách v malých porciách počas dňa (Pulmocare, Ensure). Klinický obraz CRI je v skutočnosti charakterizovaný aj dôležitými biohumorálnymi zmenami, ktoré predstavujú predovšetkým podvýživové javy a zmeny hydro-elektrolytickej rovnováhy a acidobázickej rovnováhy. Podvýživa, ktorá spočíva v poklese o viac ako 10% vzhľadom na ideálna hmotnosť a / alebo nedostatok pečeňových proteínov, ako je albumín a prealbumín, sú prítomné u 25-50% pacientov s chronickou respiračnou insuficienciou; tieto aspekty sú interpretované ako dôsledok sekundárneho hypermetabolizmu k vyšším požiadavkám potrebným na uspokojenie respiračnej práce. Tiež je potrebné zdôrazniť, že dosiahnutie ideálnej diéty je u pacienta s CRI náročné; v skutočnosti môže nárast kalórií mať vplyv na zvýšenie produkcie CO2, keď sa zvyšuje lipogenéza alebo sa používajú nadbytočné cukry alebo proteíny.
Liečba pľúcnych kardiovaskulárnych zmien počas CRI je založená na rôznych modalitách:
→ Dlhodobá domáca kyslíková terapia je najúčinnejším opatrením na dosiahnutie zníženia pľúcnej hypertenzie; v skutočnosti nepretržité podávanie počas 24 hodín chráni najmä v noci, keď môžu byť veľmi časté epizódy desaturácie oxyhemoglobínu schopné spôsobiť fenomény pľúcnej vazokonstrikcie.
→ Pľúcne vazodilatátory, v súčasnosti málo používané, môžu byť indikované pri ťažkých formách IP. Do tejto kategórie patria Ca-antagonisty, ACE-inhibítory, alfa-blokátory; tieto lieky by sa však mali používať s opatrnosťou vzhľadom na možnú interferenciu so systémovou hemodynamikou (hypotenzia) a s výmenou plynov (zhoršenie pomeru ventilácie a perfúzie v dôsledku nevhodnej vazodilatácie v zle vetraných priestoroch). obzvlášť použitie diuretík, ktoré sú používa sa hlavne vo fáze exacerbácie a u pacientov s post-bronchitickým emfyzémom (modrý nadúvač), u ktorých sú obzvlášť zrejmé známky zapojenia pravej komory a periférnej stagnácie.
Postupy, ktoré sa majú vykonať bezodkladne:
- žilový prístup
- sledovanie EKG
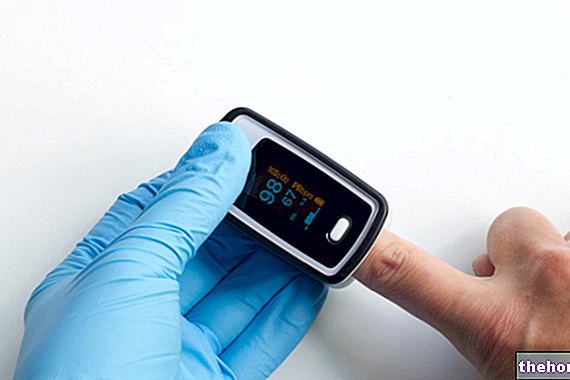
- pulzná oxymetria
- monitorovanie PA
- podávanie kyslíka
- analýza krvných plynov, pokiaľ je to možné v okolitom vzduchu
- rutinný odber krvi u dyspnoických pacientov.
- 12-zvod. Napr
- rýchle fyzické vyšetrenie s klinickou históriou a anamnézou liečiva
Prevencia
Primárna prevencia (rozpoznávanie a odstraňovanie príčin chorôb) sa realizuje predovšetkým so zrušením fajčenia, ktoré je samo osebe zodpovedné za približne 70% úmrtí na chronické respiračné zlyhanie. V súčasnosti je odvykanie od fajčenia založené na artikulovanom programe, ktorý zahŕňa techniky behaviorálnej výchovy, jednoduché alebo skupinové, a - v prípade zlyhania - použitie farmakologických pomôcok ako substitučnej terapie s použitím systémového, transdermálneho alebo aerosólového nikotínu alebo, ak neexistujú kontraindikácie, klonidínu. V poslednej dobe sa priaznivé výsledky dosahujú aj pri niektorých antidepresívach (buspiron). Podobný význam má aj skríning subjektov so stavmi predisponujúcimi k vzniku chronických respiračných ochorení (napr. Dedičné nedostatky a1-antitrypsínu, mukoviscidóza, poškodenie pľúc súvisiace s pracovnou aktivitou).
Sekundárna prevencia (včasná diagnostika ochorenia) sa vykonáva vykonaním respiračných funkčných testov na veľkej vzorke s cieľom identifikovať počiatočné formy ochorenia na základe údajov získaných zo spirometrického a rádiografického vyšetrenia. Nakoniec, terciárna prevencia (implementácia opatrení, ktoré sa pokúšajú zabrániť progresii ochorenia) je založená na monitorovaní a domácom ošetrovaní pacienta, ktoré v súčasnosti predstavujú účinný spôsob kontroly príčin sociálnej invalidity spojený s CRI.
Korešpondencia: Dr. Luigi Ferritto
Interné oddelenie Respiračná fyziopatológia Jednotka klinická „Athéna“ Villa dei Pini
Piedimonte Matese (CE)