Všeobecnosť
Hyperparatyreóza je klinický stav spojený s nadmernou syntézou a vylučovaním paratyroidného hormónu.
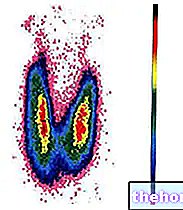
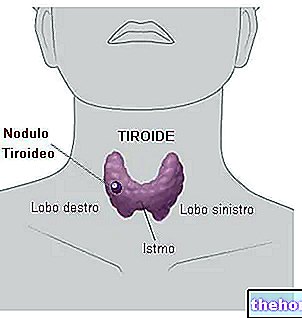
Zahŕňa teda prištítne telieska, štyri malé žľazy umiestnené po dvoch na dorzálnom aspekte štítnej žľazy, podobné šošovici a zodpovedné za syntézu paratyroidného hormónu (PTH) a jeho uvoľnenie do krvi; tento proteínový hormón zase má hyperkalcemický účinok, zvyšuje mobilizáciu vápnika z kostí, stimuluje črevnú absorpciu (sprostredkovanú vitamínom D) a znižuje vylučovanie moču.
Z tohto dôvodu je väčšina foriem hyperparatyreózy sprevádzaná zvýšenou koncentráciou vápnika v krvi, stav známy ako hyperkalcémia.
Biologickej úlohe paratarmónu čelí kalcitonín, ktorý po syntéze a sekrécii štítnou žľazou podporuje ukladanie vápnika v kostiach.
Prehľady

Príčiny
Hyperparatyreóza môže byť dôsledkom:
- autonómna a prehnaná sekrécia prištítnych teliesok jednou alebo viacerými prištítnymi telieskami (primárna hyperparatyreóza);
- nadmerná sekrécia paratyroidného hormónu - pri absencii inherentného ochorenia prištítnych teliesok - spôsobená reakciou na hypokalciémiu (sekundárna hyperparatyreóza).
Primárna hyperparatyreóza
V 85% prípadov je pôvod primárnej hyperparatyreózy spojený s benígnym nádorom (adenómom) prištítnych teliesok. Inokedy (14% prípadov) je tento stav spojený so zvýšením objemu jednej alebo viacerých žliaz; za týchto okolností hovoríme o hyperplázii prištítnych teliesok. Veľmi zriedkavo (1% prípadov) je na začiatku problému malígny nádor nazývaný paratyroidný karcinóm. Bez ohľadu na pôvod je nadmerná sekrécia paratyroidného hormónu príčinou zvýšenia vápnika v krvi; z dlhodobého hľadiska majú kosti tendenciu sa ľahko demineralizovať a lámať, zatiaľ čo množstvo vápnika prijatého potravou na enterickej úrovni má tendenciu sa zvyšovať. V dôsledku toho sa zvyšuje aj vylučovanie vápnika (hoci vo fyziologických podmienkach má paratyroidný hormón opačný účinok) a fosforu, čo vystavuje subjekt väčšiemu riziku vzniku obličkových kameňov.
Sekundárna hyperparatyreóza
Sekundárna hyperparatyreóza odráža hypersekréciu paratyroidného hormónu v reakcii na zníženie hladín vápnika v tele; táto kompenzačná hyperaktivita prištítnych teliesok - ktorá má za následok hyperlpláziu rovnakých žliaz s hypersekréciou paratyroidného hormónu - môže byť preto spôsobená nedostatočným príjmom vápnika v strave a / alebo vitamín D, ako aj dôležitý defekt črevnej absorpcie minerálu (malabsorpčný syndróm, ako sa vyskytuje u celiatikov alebo u jedincov trpiacich chronickými črevnými zápalovými ochoreniami). Najčastejšou príčinou sekundárnej hyperparatyreózy, prinajmenšom v priemyselných krajinách, je však „chronické zlyhanie obličiek; v skutočnosti si pamätáme, že obličky hrajú zásadnú úlohu pri aktivácii vitamínu D. Navyše pri chronickom zlyhaní obličiek je nárast pri fosfatémii podporuje ďalšie a progresívne znižovanie vápnika.
Rizikové faktory
Riziko hyperparatyreózy je u žien o niečo vyššie ako u mužov (3: 2), najmä v prvých rokoch po menopauze. Avšak aj jednotlivci, ktorí neprijímajú v strave dostatok vápnika a vitamínu D, sú viac ohrození rozvojom tejto choroby. Nakoniec, hyperparatyreóza najčastejšie postihuje ľudí postihnutých mnohopočetnou endokrinnou neopláziou (zriedkavé dedičné ochorenie), tých, ktorí podstúpili ožarovanie v oblasti krku, a jednotlivcov na terapii lítiom (liek často používaný na liečbu bipolárnej poruchy).
Choroby prištítnych teliesok
Máte problémy s prehrávaním videa? Znova načítajte video z youtube.
- Prejdite na stránku videa
- Choďte do wellness destinácie
- Pozrite si video na youtube
Ďalšie články o „Hyperparatyreóze“
- Hyperparatyreóza: symptómy a diagnostika
- Hyperparatyreóza: liečba
- Hyperparatyreóza - lieky na liečbu hyperparatyreózy