Čo je angioedém?
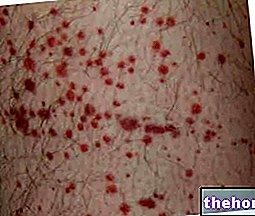
Angioedém je zápalová kožná reakcia podobná žihľavke charakterizovaná náhlym výskytom oblasti opuchu kože, sliznice a submukóznych tkanív. Príznaky angioedému môžu postihnúť ktorúkoľvek časť tela, ale najčastejšie sú postihnuté oblasti očí, pier, jazyka, hrdla, genitálií, rúk a nôh.

Vo väčšine prípadov je reakcia neškodná a nezanecháva žiadne trvalé stopy ani bez ošetrenia. Jediné nebezpečenstvo je v prípadnom postihnutí hrdla alebo jazyka, pretože ich prudký opuch môže spôsobiť rýchlu obštrukciu hltana, dýchavičnosť a stratu vedomia.
Rozdiel oproti „Urtikárii
Angioedém a žihľavka sú výsledkom rovnakého patologického procesu, takže sú podobné v niekoľkých ohľadoch:
- Často obidva klinické prejavy koexistujú a prekrývajú sa: žihľavka je sprevádzaná angioedémom v 40-85% prípadov, zatiaľ čo angioedém sa môže objaviť bez urtikárie iba v 10% prípadov.
- Urtikária je menej závažná, postihuje iba povrchové vrstvy kože. Angioedém naopak zahŕňa hlboké podkožné tkanivá.
- Urtikaria je charakterizovaná dočasným nástupom erytematóznej a svrbivej reakcie v presne definovaných oblastiach dermis (výskyt viac-menej červených a vyvýšených pupienkov). Pri angioedéme si naopak koža zachováva normálny vzhľad a zostáva bez pupienkov. Ďalej sa môže objaviť bez svrbenia.
Hlavné rozdiely medzi urtikáriou a angioedémom sú uvedené v nasledujúcej tabuľke:
Príčiny
Na základe príčin vzniku je možné angioedém rozdeliť do rôznych foriem: akútny alergický, vyvolaný liekmi (nealergický), idiopatický, dedičný a získaný.
Alergický angioedém
Opuch je spôsobený akútnou alergickou reakciou, takmer vždy spojenou s urtikáriou, ku ktorej dochádza do 1-2 hodín od expozície alergénu. Niekedy je sprevádzaná anafylaxiou.
Reakcie samé ustupujú a ustupujú do 1-3 dní, ale môžu sa objaviť znova v prípade opakovanej expozície alebo interakcie so skrížene reagujúcimi látkami.
- Potravinová alergia, najmä na orechy, mäkkýše, mlieko a vajcia; požitie potravín obsahujúcich konkrétne aditíva, ako je napríklad Tartrazine Yellow alebo glutamát sodný
- Niektoré typy liekov, napríklad penicilín, aspirín, nesteroidné protizápalové lieky (NSAID), sulfónamidy a očkovacie látky;
- Kontrastné médiá (zobrazovacie techniky);
- Uhryznutie hmyzom, najmä bodnutie osou a včelou; uštipnutie hadom alebo medúzou;
- Latex z prírodného kaučuku, ako sú rukavice, katétre, balóniky a antikoncepčné prostriedky.
Nealergická reakcia vyvolaná liekmi
Niektoré lieky môžu ako vedľajší účinok spôsobiť angioedém. Nástup môže nastať niekoľko dní alebo mesiacov po prvom užití lieku v dôsledku kaskády účinkov, ktoré indukujú aktiváciu kinín-kalikreínového systému, metabolizmus kyseliny arachidónovej a tvorbu oxidu dusnatého.
- Inhibítory angiotenzín-konvertujúceho enzýmu (ACE inhibítory) používané na liečbu hypertenzie sú zvyčajne hlavnou príčinou angioedému. Asi jeden zo štyroch liekov indukovanej formy sa vyskytuje počas prvého mesiaca užívania inhibítora ACE. Zostávajúce prípady sa vyvíjajú mnoho mesiacov alebo dokonca rokov po začatí liečby.
- Bupropión;
- Vakcíny;
- Selektívne inhibítory spätného vychytávania serotonínu (SSRI);
- Selektívne inhibítory COX-2;
- Nesteroidné protizápalové lieky (NSAID), ako je ibuprofén;
- Antagonisty receptora angiotenzínu II (ARB);
- Statíny;
- Inhibítory protónovej pumpy (PPI).
Idiopatický angioedém
V niektorých prípadoch nie je známa žiadna základná príčina angioedému, aj keď niektoré faktory môžu vyvolať symptómy. Idiopatická forma je často chronická a relapsujúca a zvyčajne sa vyskytuje pri urtikárii. U niektorých ľudí, kde sa tento stav opakuje roky bez zjavnej príčiny, môže dôjsť k základnému autoimunitnému procesu.
- Vo väčšine prípadov je príčina angioedému neznáma;
- Niektoré konkrétne podnety môžu vyvolať idiopatický angioedém, ako napríklad: stres, infekcie, alkohol, kofeín, korenené jedlá, extrémne teploty (napríklad horúci kúpeľ alebo sprcha) a nosenie tesného oblečenia.Vyhnutie sa týmto spúšťačom, kedykoľvek je to možné, môže zlepšiť príznaky;
- Nedávny výskum naznačuje, že 30-50% prípadov idiopatického angioedému môže byť spojených s niektorými typmi autoimunitných porúch, vrátane systémového lupus erythematosus.
Dedičný angioedém
Autozomálne dominantné dedičné ochorenie.Dedičný angioedém je charakterizovaný nízkymi hladinami inhibítora serínovej proteázy (C1 inhibítor alebo C1-INH), ktorý pomáha udržiavať krvné cievy stabilné a reguluje únik tekutín do tkanív. Znížená aktivita C1 inhibítora vedie k nadbytku kalikreínu, ktorý zase produkuje bradykinín, silný vazodilatátor.
- Dedičný angioedém je veľmi zriedkavé, ale závažné genetické ochorenie;
- Tento stav sa zvyčajne prejavuje u pomerne mladých pacientov (v dospievaní skôr ako v ranom detstve);
- Dedičný angioedém nie je obvykle sprevádzaný žihľavkou; môže spôsobiť náhly, závažný a rýchlo sa rozvíjajúci opuch tváre, rúk, nôh, rúk, nôh, genitálií, tráviaceho systému a dýchacích ciest. Výsledkom sú kŕče v bruchu, nevoľnosť a vracanie „postihnutia tráviaceho traktu, pričom ťažkosti s dýchaním sú spôsobené opuchom, ktorý bráni dýchacím cestám. Zriedkavo sa môže vyskytnúť retencia moču.
- Dedičný angioedém sa môže vyskytnúť bez akejkoľvek provokácie alebo môže byť vyvolaný vyvolávajúcimi faktormi, vrátane lokálnej traumy, cvičenia, emočného stresu, alkoholu a hormonálnych zmien. Edém sa šíri pomaly a môže trvať 3 až 4 dni.
- 3 typy: typ I a II - mutácia génu C1NH (SERPING1) na chromozóme 11, ktorý kóduje inhibítor serínového proteínu; typ III - mutácia génu na chromozóme 12, ktorý kóduje koagulačný faktor XII.
- Typ I: zníženie hladín C1INH; Typ II: normálne hladiny, ale znížená funkcia C1INH; Typ III: žiadna detegovateľná anomália v C1INH, postihuje hlavne ženské pohlavie (dominantné v spojení s X).
Získaný nedostatok inhibítora C1
- Nedostatok C1-INH je možné získať v priebehu života (nielen geneticky zdedený). To je možné u ľudí s lymfómom a u niektorých typov autoimunitných chorôb, ako je systémový lupus erythematosus.
Bez ohľadu na príčinu angioedému je základný patologický proces vo všetkých prípadoch rovnaký: opuch je výsledkom straty tekutiny zo stien malých ciev, ktoré zásobujú podkožné tkanivá.
V koži sa uvoľňuje histamín a ďalšie zápalové chemické mediátory, ktoré spôsobujú začervenanie, svrbenie a opuch. Žírne bunky dermis alebo sliznice sú zapojené do rôznych udalostí. Degranulácia žírnych buniek uvoľňuje primárne vazoaktívne mediátory, ako napríklad histamín, bradykinín a ďalšie kiníny; následne sa uvoľňujú sekundárne mediátory, ako sú leukotriény a prostaglandíny, ktoré prispievajú k včasným aj neskorým zápalovým reakciám so zvýšenou vaskulárnou permeabilitou a únikom tekutiny do povrchových tkanív. Spúšťacie faktory a mechanizmy zahrnuté v uvoľňovaní týchto mediátorov zápalu nám umožňujú definovať rôzne typy angioedému.
Príznaky
Klinické príznaky angioedému sa môžu medzi rôznymi formami mierne líšiť, ale spravidla sa prejavujú nasledujúce prejavy:
- Lokalizovaný opuch, zvyčajne postihujúci periorbitálnu oblasť, pery, jazyk, orofarynx a genitálie
- Koža môže vyzerať normálne, to znamená bez žihľavky alebo iných vyrážok;
- Bolesť, teplo, svrbenie, mravčenie alebo pálenie v postihnutých oblastiach;
Ďalšie príznaky môžu zahŕňať:
- Bolesť brucha spôsobená opuchom sliznice gastrointestinálneho traktu, s nevoľnosťou, vracaním, kŕčmi a hnačkou;
- Opuch močového mechúra alebo močovej trubice, ktorý môže spôsobiť ťažkosti s močením;
- V závažných prípadoch môže opuch hrdla a / alebo jazyka sťažiť dýchanie a prehĺtanie.
Diagnóza
Diagnostika angioedému je pomerne jednoduchá. Vďaka svojmu výraznému vzhľadu by ho mal lekár rozpoznať po jednoduchom fyzickom vyšetrení a podrobnej anamnéze.
Na presnú definíciu typu angioedému môžu byť potrebné ďalšie testy, ako sú krvné testy. Pichľový test je možné vykonať na identifikáciu akýchkoľvek alergénov (alergický angioedém). Dedičný angioedém možno diagnostikovať krvným testom na kontrolu hladiny bielkovín regulovaných génom C1-INH: veľmi nízka hladina ochorenie potvrdzuje. Diagnóza a manažment dedičného angioedému sú vysoko špecializované a musí ich vykonať odborník na klinické imunológia. Angioedém môže byť spojený s ďalšími zdravotnými problémami, ako je nedostatok železa, ochorenie pečene a problémy so štítnou žľazou, ktoré lekári vyšetria jednoduchými krvnými testami (užitočné na kontrolu alebo vylúčenie prítomnosti týchto stavov). Idiopatický stav je zvyčajne potvrdený procesom známy ako „diagnostika vylúčenia“; v praxi je diagnóza potvrdená až potom, čo rôzne vyšetrenia vylúčia akékoľvek iné ochorenie alebo stav s podobnými prejavmi.
Liečba
Liečba angioedému závisí od závažnosti stavu. V prípadoch, keď sú zapojené dýchacie cesty, je prvoradé zabezpečiť, aby boli dýchacie cesty otvorené. Pacienti môžu potrebovať núdzovú hospitalizáciu a intubáciu.
V mnohých prípadoch opuch opuch zmizne a spontánne ustúpi po niekoľkých hodinách alebo dňoch. Na zmiernenie miernejších symptómov môžete medzitým vyskúšať tieto opatrenia:
- Odstráňte špecifické spúšťacie podnety;
- Vezmite si studenú (ale nie príliš) sprchu alebo priložte studený obklad na postihnuté miesto;
- Noste voľné oblečenie;
- Vyhnite sa treniu alebo poškriabaniu postihnutej oblasti;
- Na zmiernenie svrbenia si dajte antihistaminikum.
V závažných prípadoch, ak opuch, svrbenie alebo bolesť pretrvávajú, môžu byť indikované nasledujúce lieky:
- Orálne alebo intravenózne kortikosteroidy;
- Antihistaminiká ústami alebo injekciou;
- Injekcie adrenalínu (epinefrín).
Cieľom liečby angioedému je zníženie symptómov na únosnú úroveň schopnú zabezpečiť bežné činnosti (napríklad prácu alebo nočný odpočinok).
Angioedém spojený s chronickou autoimunitnou alebo idiopatickou urtikáriou je často ťažké liečiť a reakcia na lieky je premenlivá. Spravidla sa odporúčajú nasledujúce liečebné kroky, kde je každý krok pridaný k predchádzajúcemu, v prípade, že nevyvoláva neadekvátnu odpoveď:
- Stupeň 1: nesedatívne antihistaminiká, napríklad cetirizín;
- Stupeň 2: sedatívne antihistaminiká, napríklad difenhydramín;
- Fáza 3:
- a) perorálne kortikosteroidy, napríklad prednizón;
- b) imunosupresíva, napríklad cyklosporín a metotrexát.