Podrobnejšie poskytneme stručný prehľad o všeobecných charakteristikách patológie, pričom uvedieme príčiny, dôsledky a možné spôsoby liečby.
Neskôr sa dostaneme k podrobnostiam špecializovanej motorickej terapie, pričom spomenieme typy a metódy, pomocou ktorých je možné zasiahnuť v prípade diabetes mellitus 2. typu - dokonca aj pri komplikáciách.
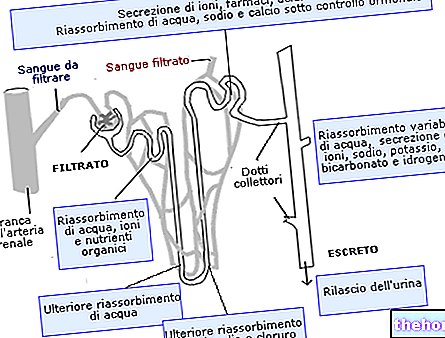
chronický (prebytok glukózy v plazme) na základe dvoch patologických mechanizmov, súčasných alebo nie:- Inzulínová rezistencia: porucha účinku inzulínu na periférne tkanivá (samozrejme závislá od inzulínu);
- Nedostatok syntézy inzulínu: znížená produkcia hormónu v pankrease.
Poznámka: Nedostatok syntézy inzulínu je často dlhodobou komplikáciou inzulínovej rezistencie.
Vyskytuje sa hlavne u dospelých a je najčastejšou formou cukrovky (90% prípadov).
Na rozdiel od 1. typu nie je závislý na inzulíne - aj keď v závažných prípadoch, keď pankreas prestane fungovať tak, ako by mal, môže byť stále potrebná exogénna inzulínová terapia.
Príčiny môžu mať dedičnú (polygénnu) alebo environmentálnu povahu; medzi poslednými vynikajú hlavne: obezita, sedavý životný štýl, nevyvážená strava charakterizovaná nadbytkom sacharidov, stres, iné choroby a niektoré lieky.
Obezita a cukrovka
Obezita je prítomná vo viac ako 80% prípadov diabetes mellitus 2. typu.
Tukové tkanivo je schopné produkovať sériu látok (leptín, TNF-a, voľné mastné kyseliny, odolávať, adiponektín), ktoré ak sú v nadbytku, prispievajú k rozvoju inzulínovej rezistencie.
Pri obezite je navyše tukové tkanivo miestom stavu chronického zápalu s nízkou intenzitou, ktorý je zdrojom chemických mediátorov, ktoré zhoršujú inzulínovú rezistenciu.
Diabetes mellitus 2. typu zvyšuje nebezpečenstvo predčasnej smrti a trvalej invalidity; zdá sa, že zvyšuje predovšetkým kardiovaskulárne riziko, a najmä v spojení s inými patologickými formami, ako sú: arteriálna hypertenzia, dyslipidémia (hypercholesterolémia a hypertriglyceridémia).
V počiatočnom štádiu diabetes mellitus 2. typu nie vždy spôsobuje viditeľné príznaky; naopak, takmer vždy je úplne asymptomatický, kým nenastanú prvé komplikácie.
Iba hematologické vyšetrenie môže poukázať na chronickú hyperglykémiu, následný kompenzačný hyperinzulinizmus a stav nadmernej glykácie bielkovín. Diagnózu potvrdia konkrétnejšie analýzy, ako napríklad krivka zaťaženia.
Chronická hyperglykémia sa však môže prejaviť: únavou, častým močením, nadmerným smädom, ťažkosťami pri chudnutí alebo naopak, nemotivovaným chudnutím, pomalým hojením rán, rozmazaným videním.
Liečba diabetes mellitus 2. typu by mala byť multidisciplinárna. Význam jedného alebo druhého aspektu sa môže líšiť podľa subjektívneho rámca. Farmakologické použitie je kľúčové predovšetkým pri obnove krátkodobej celkovej homeostázy, aj keď sú potraviny a motorická terapia jediným riešením diabetes mellitus 2. typu, ktorý nie je komplikovaný stratou funkcie pankreasu.
Najbežnejšou stratégiou je používanie perorálnych hypoglykemických činidiel, pričom podávanie inzulínu je obmedzené na prípady, v ktorých pankreas prestal adekvátne syntetizovať.
Diéta je u obéznych zameraná predovšetkým na odbúravanie tukov. Je vhodné, aby bola vyvážená a udržiavala frakciu uhľohydrátov na dolnej hranici normálneho rozmedzia. Vytvorenie ketózy môže predstavovať významné riziko pre diabetikov s komplikáciami obličiek. .
Fyzická aktivita, na druhej strane, okrem podpory chudnutia, musí:
- Zvýšte citlivosť na inzulín;
- Zlepšiť hospodárenie s diétnymi sacharidmi.
Je zrejmé, že všetko bude musieť brať do úvahy všetky komplikácie a kontraindikácie.
ako v akútnom, tj. počas praxe, tak v chronickom, tj. z dlhodobého hľadiska.Medzi výhody školenia o diabetes mellitus 2. typu patrí predovšetkým zvýšenie citlivosti na inzulín a zvýšenie účinnosti bunkového transportu glukózy so znížením hladiny cukru v krvi, inzulínémie, triglyceridémie a glykovaných bielkovín.
Zlepšenie citlivosti na inzulín a vyprázdnenie pečeňových a predovšetkým svalových glykogénových zásob podporuje lepšie hospodárenie s diétnymi sacharidmi a pomáha optimalizovať chudnutie - faktor, ktorý sám o sebe zvyšuje citlivosť na inzulín.
Výhody citlivosti na inzulín
Inzulínová rezistencia ohrozuje absorpciu inzulínom sprostredkovanej glukózy, teda v tkanivách závislých od inzulínu, o 35-40% v porovnaní so zdravými ľuďmi.
Najhojnejším tkanivom v tele závislým od inzulínu je kostrový sval, ktorý preto pozitívne koreluje so schopnosťou absorbovať glukózu - zatiaľ čo tuková hmota má inverznú koreláciu.
V akútnych prípadoch motorická aktivita zvyšuje citlivosť na inzulín 24-72 hodín po tréningu aj u subjektov s diabetes mellitus 2. typu.
Po uplynutí tejto doby je potrebné na obnovu tohto výhodného stavu použiť nový fyzický podnet. Preto najmä tí, ktorí majú diabetes mellitus 2. typu, mal by trénovať viac -menej každý druhý deň.
Výhody transportu glukózy
Metabolické využitie glukózy v bunkách svalových vlákien prebieha veľmi krátko takto:
- Prechod z plazmy do svalového tkaniva: telesný tréning zlepšuje prekrvenie svalov, vďaka väčšiemu srdcovému pôsobeniu a periférnej kapilizácii. Dobrý postrek je rozhodujúci pre splnenie potreby glukózy, kyslíka atď. svalov, a umožňuje likvidáciu zvyškov odpadu. Akútne motorické cvičenia tiež podporujú otváranie kapilár, ktoré sa bežne nepoužívajú; pri chronických stimuluje „ďalšie vetvenie;
- Transport glukózy cez bunkovú membránu: k transcelulárnemu transportu glukózy dochádza prostredníctvom transportérov glukózy 4 (GLUT-4), ktoré sa bežne nachádzajú v intracelulárnom cytosole. Telesný tréning stimuluje ich vznik, čím je bunka schopnejšia zachytiť glukózu;
- Fosforylácia: energetické využitie glukózy nastáva vďaka enzýmu tzv hexokináza, čo výrazne zvyšuje koncentráciu, ak sa motorická aktivita vykonáva pravidelne dlhodobo.
Pozor! Konzistentná metabolická aktivácia v dôsledku relatívnej tréningovej záťaže v akútnom a bezprostrednom cvičení po cvičení robí svalové bunky čiastočne nezávislými na pôsobení inzulínu.
Prínosy v riadení diétnych uhľohydrátov
Motorická aktivita umožňuje telu lepšie zvládať postprandiálnu glykemickú záťaž.
Je to spôsobené okrem metabolických a funkčných modifikácií akútnej fázy aj adekvátnemu vyprázdňovaniu pečeňových a svalových glykogénových rezerv.
Toto vyčerpanie zvyšuje „chamtivosť“ týchto glukózových tkanív aj mimo tréningu.
Výhody fyzickej aktivity z ďalších rizikových faktorov
Fyzické cvičenia ovplyvňujú aj ďalšie rizikové faktory smrti a trvalej invalidity súvisiace s aterosklerózou a kardiovaskulárnymi príhodami; hovoríme o: primárnej arteriálnej hypertenzii, dyslipidémii, obezite.
Primárna arteriálna hypertenzia je prítomná u viac ako 60% diabetikov 2. typu a je štatisticky najškodlivejšou a najnebezpečnejšou komorbiditou.
Majú normálny krvný tlak <140/90 mm Hg, hraničnú hodnotu medzi 140/90 a 160/95 mm Hg a patologické, keď sú vyššie.
Pravidelná fyzická aktivita znižuje hladinu krvného tlaku u zdravých ľudí s diabetom typu 2, a to vďaka zlepšenej kardiovaskulárnej účinnosti. Hypertenzia je tiež znížená v dôsledku chudnutia a zníženia účinkov na centrálny nervový systém.
Odporúčaný typ tréningu je aeróbny základ, dokonca aj so značnou intenzitou - vo vyškolených predmetoch. Používanie závaží nie je kontraindikované, pokiaľ nie je stanovený Valsalvov manéver alebo okrem vysokých intenzít.
Aeróbne telesné cvičenia znižujú triglyceridémiu, a to aj v dôsledku lepšieho riadenia glykémie.
Tiež zlepšuje cholesterolémiu, s nárastom HDL a percentuálnym znížením LDL. Celkový cholesterol nie vždy klesá. V dôsledku toho sa znižuje aj riziko aterosklerózy a ischemickej choroby srdca.
Fyzická aktivita podporuje chudnutie iba vtedy, ak je spojená s kontrolovanou (hypokalorickou) diétnou terapiou. Naopak, v rozsahu približne 20-30 minút denne so strednou intenzitou má viac ako čokoľvek iné nárast „preventívnych opatrení“.
a obézny. Tiež zlepšuje citlivosť na inzulín, zvyšuje výdaj kalórií a optimalizuje kvalitu života; tiež zvyšuje svalovú silu, chudú hmotu a minerálnu hustotu kostí.Správna tréningová záťaž je najmenej 2-3 dni v týždni s 8-10 cvičeniami zameranými na najväčšie svalové skupiny, pre 1-3 série po 10-15 opakovaní. „Intenzita“ sa musí zvyšovať av každom prípade nesmie byť menšia ako 50% 1RM.
sú povolené, je však potrebné venovať pozornosť tým, ktorí sú už sami o sebe nebezpeční alebo u ktorých „hypoglykémia môže spôsobiť vážne následky“.
Odporúča sa voliť predovšetkým aeróbne alaktaktické pohybové aktivity, pričom sa nesmie zabúdať, že dosiahnutie vysokých intenzít koreluje so zlepšením rôznych funkčných a metabolických parametrov (kardio-obehová a respiračná účinnosť atď.).
Tiež kombináciou odporového tréningu bude možné využiť výhody, ktoré nízka intenzita aeróbnej aktivity sama osebe neposkytuje.
Nemal by sa prehliadať ani aspekt flexibility, elasticity a pohyblivosti kĺbov. Tento typ tréningu výrazne znižuje riziko zranenia a zlepšuje celkovú kvalitu života, ale neprináša metabolické výhody.
Frekvencia
Frekvencia odporúčanej fyzickej aktivity sa pohybuje od 3 do 5 sedení týždenne, pričom sa vyhnete obdobiam nečinnosti viac ako 2 dni za sebou - z dôvodov vysvetlených vyššie.
Trvanie
Odporúča sa najmenej 20-30 palcov a až 60 palcov aktivity na cvičenie, plus 5-10 minút zahrievania a 5-10 minút schladenia-tiež pre protokoly flexibility, pružnosti a mobility.
Intenzita
Aeróbna aktivita by mala byť spočiatku nízka a potom stredne intenzívna (40-60% VO2max alebo 50-70% HR max), celkovo 150-200 “týždenne.
Keď sa intenzita zvyšuje (> 60% VO2max alebo> 70% Fcmax), je možné znížiť objem na 90 “týždenne.
Opatrenia
Pred začatím programu pohybových aktivít by si mal pacient uvedomiť opatrenia, ktoré je potrebné vykonať pred, počas a po aktivite.
Kontrola glykémie je základným prvkom, ktorý je potrebné skontrolovať pred začatím, ale aj počas (ak aktivita trvá dlhšie) a po fyzickej aktivite.
Tieto pokyny v skutočnosti odporúčajú nevykonávať činnosť, ak je glykémia> 250 mg / dl alebo je prítomná ketonúria.
Treba však poznamenať, že „nízka alebo stredná intenzita môže byť užitočná“ pri znižovaní akútnych hladín glykémie.
Pozornosť by sa mala venovať aj kombinácii motorickej aktivity a medikamentóznej terapie. Vďaka zlepšenej metabolickej kondícii sú ošetrenia často hypoglykemické.
Dávajte pozor, aby bol stav hydratácie vysoký.
Pokyny pre fyzickú aktivitu v prípade komplikácií
Protokol o fyzickej aktivite u subjektov s komplikáciami musí byť upravený podľa toho istého; najmä: ischemická choroba srdca, diabetická nefropatia, retinopatia, senzoricko-motorická neuropatia a autonómna neuropatia.
Ischemická choroba srdca
Vyhnite sa fyzickým aktivitám, ktoré spôsobujú prekordiálnu bolesť alebo silné zvýšenie srdcovej frekvencie, pričom sa odporúča cvičiť pohybové aktivity s nízkou až strednou intenzitou (40% Vo2max alebo 50% HR max).
Diabetická nefropatia
Odporúča sa používať iba mierne intenzívne fyzické cvičenia (chôdza, plávanie, bicyklovanie).
Diabetická retinopatia
Mali by ste sa vyhýbať fyzickým aktivitám, ktoré zahŕňajú zvýšenie krvného tlaku (ako napríklad vzpieranie s vysokou intenzitou a s Valsalvou) alebo ktoré zahrnujú fyzický kontakt (napríklad bojové športy), zatiaľ čo fyzické aktivity so strednou intenzitou sú povolené.
Senzoricko-motorická neuropatia
Pravidelné cvičenie alactacidového aeróbneho cvičenia môže spomaliť progresiu periférnej neuropatie, ale pre potenciálne traumatické účinky na nohy sa odporúčajú iba cvičenia bez závažia (stacionárna cyklistika, veslovanie, plávanie).
Autonómna neuropatia
Ľahké fyzické cvičenia a aeróbne aktivity sú povolené za vhodných teplotných podmienok s dostatočnou hydratáciou.